La leishmaniosi
La leishmaniosi è una malattia parassitaria causata da Leishmania infantum, un protozoo, veicolato da un flebotomo (un piccolo insetto simile ad una piccola zanzara o meglio moscerino) che lo inocula nella cute dell'ospite (cane) durante il pasto di sangue.
Nel derma, dove è stato inoculato, sopraggiungono i macrofagi, costituenti del sistema immunitario aspecifico, che inglobano il parassita per distruggerlo ma è all' interno dei macrofagi che il parassita matura, si moltiplicano, distrugge il macrofago stesso e infetta progressivamente un numero sempre maggiore di cellule.
La diffusione del parassita nell'organismo e l'eventuale sviluppo della malattia dipende dal tipo e dall'efficienza del sistema immunitario del cane infetto.
I flebotomi o pappatacei sono piccoli insetti diffusi nel bacino del mediterraneo con abitudini crepuscolari e notturne che si estende dalla tarda primavera al tardo autunno.
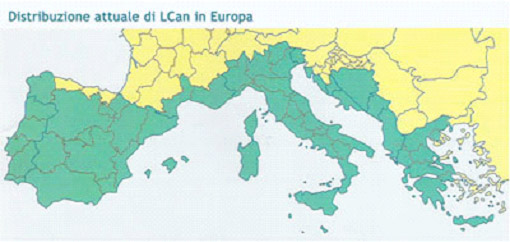
Dal punto di vista epidemiologico, sino a pochi anni fa, solo il nord italia era indenne da tale malattia ma dagl'inizi degli anni '90 si è verificato un aumento dell'incidenza di leishmania anche in queste regioni rendendo questa malattia ubiquitaria in Italia.
Sebbene tutti i cani sono bersaglio del parassita sembra che Boxer e pastore Tedesco siano più predisposte ad ammalarsi.
Nei mammiferi, leishmania causa infezione cronica che delle volte è asintomatica e delle volte può evolvere in malattia conclamata. Una certa percentuale di soggetti (pochissimi) si negativizzano dopo un primo incontro con il parassita e non è noto se questi soggetti abbiano contenuto l'infezione ad un livello tale che non risulti più rilevabile o se il parassita si sia localizzato in distretti, tessuti, dove non è rilevabile.
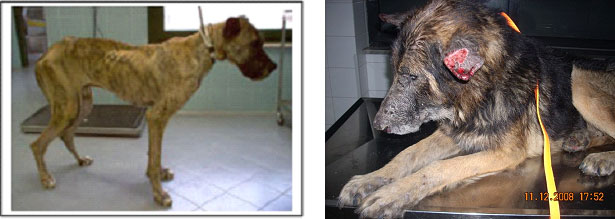
La continua stimolazione antigenica attuata dal parassita che si moltiplica e perdura nell'organismo animale induce scompensi che possono provocare danni renali, vasali, alle articolazioni, agli occhi, alle meningi, anemie e problemi della coagulazione.
Segni clinici della malattia sono: abbattimento, dimagramento, alterazioni cutanee, poliuria-polidipsia (aumento dell'urinazione e delle sete), epistassi (emorragie nasali), segni gastroenterici e neurlogici.

Tutti segni e sintomi aspecifici che possono far pensare a leishmania ma che hanno bisogno di riscontri e integrazione con esami di laboratorio per far diagnosi.
Dunque per far diagnosi di leishmaniosi il segnalamento, i dati anamnestici, i segni clinici e i risultati degli esami di laboratorio vanno integrati tra loro. E' necessario che il medico veterinario prima di scegliere il protocollo terapeutico, esegua un esame clinico attento e accurato e che si serva dei dati di laboratorio per stadiare la malattia e scegliere il più corretto protocollo terapeutico. Stadiare significa inquadrare il paziente, classificarlo a seconda della sintomatologia e rilievi di laboratorio in:
STADIO A: cane esposto. Paziente che non va trattato ma ricontrollato ciclicamente ogni 8-16 settimane dal primo riscontro di positività
STADIO B: cane infetto. Cane che va trattato farmacologicamente a particolari condizioni.
STADIO C: cane malato. Cane che va trattato farmacologicamente e che devono essere prese in considerazione terapie collaterali a seconda dei danni riportati.
STADIO D: cane malato con situazione clinica grave. Cane che va trattato farmacologicamente per leishmania e con terapie di supporto.
STADIO E: cane malato e refrattario al trattamento.
Ancora oggi il trattamento del cane leishmaniotico rappresenta una sfida per il medico veterinario, a motivo dell'estrema complessità della patologia che si esprime con una varietà di quadri clinici la cui evoluzione non è facilmente prevedibile.
Gli scopi della terapia sono quelli di ridurre la carica parassitaria del paziente, controllare i danni prodotti da questo,ripristinare lo stato immunitario del cane, stabilizzare i risultati ottenuti con la terapia e trattare le recidive. Purtroppo di leishamia non si guarisce.
Alla luce da quanto emerge dalla letteratura internazionale sulla malattia è utile sottolineare che è di necessaria importanza fare una corretta diagnosi e escludere altre patologie concomitanti, inquadrare correttamente il paziente per scegliere il protocollo terapeutico più adatto, monitorare correttamente il paziente durante e dopo la terapia.
Prevenzione
Se non si può guarire allora è utile prevenire!
Quando si parla di prevenzione alla leishmania si è rivolti unicamente alla lotta del vettore ossia del flebotomo. Come già detto è un piccolo insetto simile ad una piccola zanzara con abitudini crepuscolari e notturne, presente alle nostre latitudini da aprile a novembre.
Sono le femmine ematofaghe ad essere il nostro bersaglio. Le misure di controllo sulle forme larvali così come sulle forme adulte non sono attuabili per motivi geo-economici così l'unica strada percorribile è la limitazione del contatto tra vettore e ospite mediante l'uso sostanze con principi attivi ad effetto protettivo al fine di scongiuare il contatto cane insetto. La protezione deve essere a 360° ossia devono essere protetti sia i cani malati in quanto serbatoio di malattia, i cani clinicamente guariti dopo la terapia in quanto continuano ad essere infettanti e i cani sani.
Protezione meccanica
Gli animali infetti, malati e sani devono essere rinchiusi in rifugi dove alle porte e finestre sono apposte zanzariere a maglia strettissima (1.2 mm)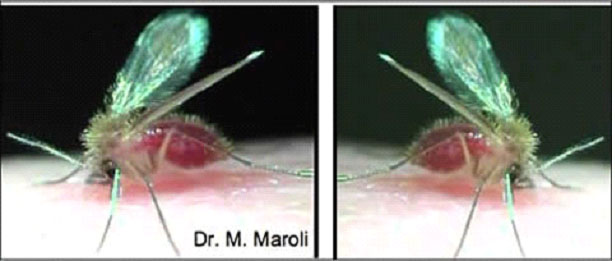
Protezione chimica
I piretroidi sintetici (es. deltametrina) sono provati esser efficaci sui flebotomi e alcuni prodotti veterinari contro gli ectoparassiti (zecche, pidocchi, pulci) che possiedono questo principio attivo sono efficaci dunque a prevenire la puntura dei flebotomi.
Attenti studi di laboratorio hanno valutato l'efficacia anti flebotomo di alcune formulazioni a base di piretroidi sui cani e hanno rilevato che l'effetto protettico no-feeding varia tra il 50% e il 96% mentre l'effetto tossico sui flebotomi varia da 18% a 90% mentre la mortalità delle femmine dopo il pasto di sangue è sempre 100%. Quest'ultimo valore è importantissimo perchè se tutti i cani infetti o malati venissero trattati con questi prodotti la trasmissione del parassita leishmania potrebbe essere controllata dato che nessuno dei flebotomi che punge questi soggetti sopravvive.
Dalla letteratura scientifica emerge che permetrina da sola o in associazione con imidacloprid (spot-on) e deltametrina, somministrata attraverso collare a lento rilascio sono le specialità sulle quali è stata condotta una sperimentazione ampia e accurata, sia di laboratorio che di campo, e per le quali sussiste evidenza di una elevata efficacia nel prevenire le punture dei flebotomi.
Francesco Pascali
Medico Veterinario
fonti prelevate da "Gruppo di studio sulla leishmania"




